
Comment obtenir un emballage pharmaceutique prêt à l’emploi stérile
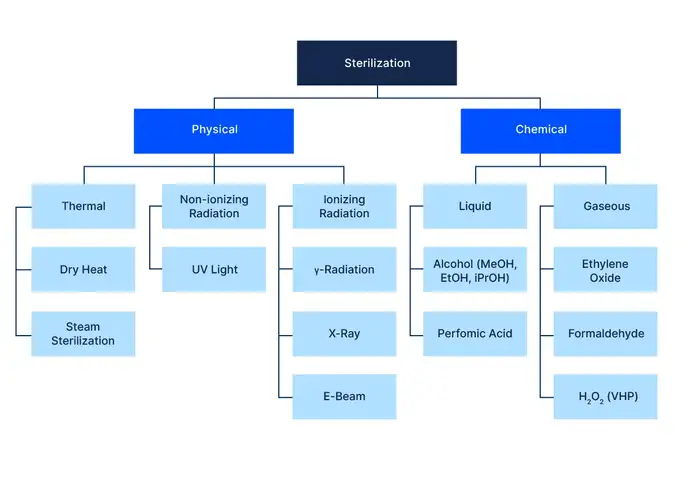
La famille des techniques de stérilisation
Du point de vue de l’environnement et de la sécurité, la stérilisation à la vapeur présente de nombreux avantages : les résidus sont de l’eau pure, et elle est relativement facile à utiliser par rapport à certaines technologies chimiques. Il est considéré comme à la pointe de la technologie pour certaines applications, y compris les carpules cartriQ® de SCHOTT prêtes à l’emploi.
Cependant, pour certains récipients primaires et secondaires, par ex. les seringues en verre ou en polymère, la chaleur présente un risque pour certains composants, tels que les pièces en plastique ou la colle de l'aiguille, ce qui entraîne une dégradation de la stabilité mécanique et dimensionnelle ou de la force d’extraction de l’aiguille, respectivement. Par conséquent, l’adéquation de la stérilisation à la vapeur doit être vérifiée au cas par cas pour les articles à stériliser, par ex. des seringues.
Stérilisation par rayonnement
Les rayonnements ionisants et non ionisants sont les autres principaux moyens physiques de stérilisation. La lumière UV non ionisante a une longueur d’onde très courte et son énergie élevée détruit les unités formant des colonies en décollant les liaisons chimiques. Mais bien que les sources de lumière UV soient abondantes et que la technologie soit facile à mettre en œuvre, la lumière UV présente un pouvoir de pénétration faible ou nul et est donc principalement utilisée pour la décontamination des surfaces, notamment avant l’entrée dans un isolateur aseptique. Son faible pouvoir de pénétration favorise la formation d’ombres, ce qui signifie qu’elle n’est pas efficace si les surfaces ne sont pas directement exposées. Il est donc nécessaire d'utiliser des mécanismes plus complexes pour s’assurer que toute la surface d’un objet a été exposée à une dose suffisamment élevée. Selon les matériaux utilisés et la dose à laquelle ils sont exposés, les matériaux peuvent se détériorer. Mais les valeurs typiques utilisées pour la décontamination des surfaces sont suffisamment faibles pour que l’impact sur les propriétés du matériau soit insignifiant.
Les rayonnements ionisants sont utilisés plus fréquemment que les rayonnements non ionisants. Le rayonnement gamma présente un pouvoir de pénétration élevé, est économique et ne laisse aucun résidu susceptible de créer des effets secondaires nocifs. Cependant, il donne au verre borosilicaté transparent une couleur brunâtre, un phénomène appelé solarisation, qui entrave l’inspection optique post-remplissage et rend plus difficile la détection des particules dans le produit fini. Il peut toutefois être utilisé pour les contenants en polymère, où la solarisation n’est pas aussi grave.
Le plus couramment utilisé dans l’industrie du remplissage et de la finition est l’irradiation par faisceau d’électrons. Son pouvoir de pénétration est inférieur à celui du rayonnement gamma, mais supérieur à celui de la lumière UV, et elle ne laisse aucun résidu. En raison de son pouvoir de pénétration moyen, elle est principalement utilisée pour les produits de faible densité. Comme le rayonnement gamma, il provoque la solarisation du verre borosilicaté, et à des doses élevées, les polymères des emballages secondaires deviennent fragiles. Un grand avantage du faisceau électronique est que, contrairement au rayonnement gamma, l’émission de rayonnement peut être activée et désactivée selon les besoins. Cela améliore considérablement la sécurité des rayonnements lors de la manipulation de tels dispositifs. En raison de la solarisation indésirable et du profil de sécurité favorable, les sources de faisceaux d'électrons sont généralement utilisées pour décontaminer des surfaces avec des temps d’exposition courts.
Stérilisation chimique
Des techniques de stérilisation chimique sont également régulièrement utilisées dans l’industrie, car elles sont actives à des températures plus faibles par rapport à la vapeur ou à la chaleur sèche, à savoir entre 28 et 40 °C. La température plus faible offre une excellente compatibilité avec les matériaux. Toutefois, l’agent stérilisant doit atteindre chaque surface des objets pour obtenir et garantir un NAS de 10-6 conformément à la norme ISO 14937. Pour les stérilisants gazeux, tels que le peroxyde d’hydrogène (H2O2) ou l’oxyde d’éthylène (EtO), la stérilisation doit être effectuée sous vide, c’est-à-dire 1 – 10 mbar.
Le peroxyde d’hydrogène vaporisé a un fort pouvoir oxydant et réagit facilement avec les matières organiques, inactivant ainsi les micro-organismes. Comme pour les autres cycles de stérilisation gazeux, les résidus peuvent poser problème. Cela est particulièrement vrai dans le cas des produits biologiques sensibles, où même de très faibles niveaux de résidus peuvent dégrader le produit dans le processus de remplissage et de finition. Les niveaux résiduels dépendent directement des paramètres du processus, par ex. concentration de gaz et temps d’aération.
La plus couramment utilisée pour la stérilisation des récipients prêts à l’emploi est l’oxyde d’éthylène (EtO). Bien que la manipulation de l’oxyde d’éthylène nécessite de faire preuve d'une grande prudence, ses propriétés en font un agent stérilisant très puissant. L’oxyde d’éthylène est une technique de stérilisation standard acceptée dans l’industrie pharmaceutique, et pour de nombreux produits, tels que les seringues syriQ® et les flacons prêts à l'emploi adaptiQ® de SCHOTT, il n’existe aucune alternative viable. Des directives et des normes régissant les cycles de stérilisation à l’oxyde d’éthylène et la quantité de résidus d’oxyde d’éthylène autorisée dans un dispositif médical sont en place : ISO 11135-1 : Stérilisation des dispositifs médicaux et ISO 11993-7 : Résidus d’EtO. Tous les matériaux utilisés dans les produits syriQ® et adaptiQ® ont été sélectionnés pour être compatibles avec la stérilisation à l’oxyde d’éthylène. Les cycles de stérilisation respectifs ont été conçus et validés pour obtenir un NAS de 10-6 avec des quantités minimales de résidus, tout en réduisant la quantité d’oxyde d'éthylène nécessaire, réduisant ainsi l’impact écologique.


